Wirus HPV /Human Papillomavirus/ to ludzki wirus brodawczaka odgrywający kluczową rolę w powstawaniu stanów przedrakowych i raka szyjki macicy. Do tej pory zostało poznanych niemal 200 różnych typów wirusa HPV. Około 40 z nich odpowiedzialnych jest za powstawanie infekcji urogenitlanych zarówno u kobiet jak i mężczyzn. Wirusy te dzielimy na dwie następujące grupy:
- wirusy niskoonkogenne (niskiego ryzyka): wśród nich HPV typ 6, 11, 13, 30, 40, 42, 43, 44.
- wirusy wysokoonkogenne (wysokiego ryzyka): wśród nich HPV typ 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 i 59.
Wirusy o niskim potencjale onkogennym związane są najczęściej z rozwojem łagodnych zmian zewnętrznych- brodawek płciowych i kłykcin kończystych lub płaskich występujących w okolicach narządów rozrodczych (u kobiet w pochwie, na sromie, szyjce macicy, a u mężczyzn w obrębie penisa, moszny i krocza) lub w okolicach odbytu.
Najczęściej występującymi w populacji genotypami są HPV typ 6 i 11. Zmiany te mogą pojawić się w kilka tygodni lub miesięcy po kontakcie z zakażoną osobą. Leczenie jest długie i niestety często zdarza się, że musi być powtarzane ze względu na nawroty choroby.
Wirusy HPV obdarzone wysokim potencjałem onkogennym prowadzą do rozwoju zmian dysplastycznych (CIN) i wykrywane są głównie w komórkach raka szyjki macicy (ponad 90%). Przetrwałe zakażenie którymkolwiek z wysokoonkogennych typów wirusa HPV stwarza wysokie ryzyko wystąpienia nowotworu. Najbardziej onkogennym typem wirusa jest HPV16, który odpowiada łącznie za ok. 55-60% wszystkich przypadków raka szyjki macicy.
Kolejnym wysokoonkogennym typem jest HPV18 odpowiedzialny za ok. 25-35% przypadków raka. Łącznie te dwa typy odpowiadają za 75% przypadków raka. W Polsce u kobiet cierpiących z powodu raka szyjki macicy zdecydowanie najczęściej wykrywany był HPV 16, który występował u 70,1% kobiet z rakiem płaskonabłonkowym i 50,0% z rakiem gruczołowym.
Zakażenie wirusem HPV jest nieodzownym czynnikiem rozwoju raka szyjki macicy u kobiet, ale infekcja ta może również powodować inne groźne nowotwory, jak np. sromu, pochwy, odbytu czy prącia oraz głowy i szyi (w tym jamy ustnej, krtani, gardła, nawet płuc).
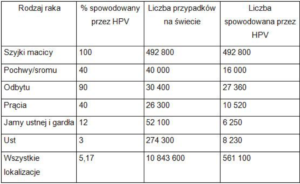
Na podstawie: Stanley M. Gynecol Oncol. 2010 May;117(2 Suppl):S5-10
Transmisja wirusem HPV
Do zakażeń HPV dochodzi głównie na drodze kontaktów seksualnych (penetracyjnych, niepenetracyjnych, analnych czy oralnych) oraz na drodze kontaktów skórnych, a w bardzo rzadkich przypadkach także w wyniku zakażenia okołoporodowego u dzieci. Z danych statystycznych wynika, że ok. 75% aktywnych seksualnie osób na pewnym etapie swojego życia ulega zakażeniu wirusem HPV. Najczęściej infekcja obserwowana jest u osób dopiero rozpoczynających życie płciowe, czyli w wieku 15-25 lat.
W większości zakażeń (80-90% przypadków), po około 2-3 latach od pojawienia się infekcji, dochodzi do samoistnej regresji zakażenia i eliminacji wirusa przez układ immunologiczny, mamy wtedy do czynienia z formą przejściową zakażenia. Jednakże zakażenie HPV może też występować w formie przewlekłej, trwającej kilka miesięcy lub nawet lat, co dotyczy aż 10-20% kobiet. Infekcja przetrwała połączona z występowaniem innych czynników środowiskowych czy genetycznych prowadzi do rozwoju nieprawidłowych zmian komórkowych (np. zmian neoplastycznych szyjki macicy, określanych jako CIN) i w konsekwencji do raka.
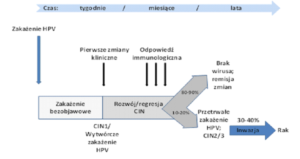
Przebieg zakażenia HPV i rozwoju nieprawidłowych zmian komórkowych w obrębie szyjki macicy. Współistnienie stanów zapalnych w obrębie narządu rodnego, jak również czynniki drażniące ułatwiają zarówno wniknięcie, jak i namnażanie się wirusa. Wirus HPV może występować w formie utajonej (latentnej), czyli nie dającej żadnych objawów zewnętrznych ani nawet podejrzeń w badaniu cytologicznym, oraz w formie klinicznie jawnej, czyli objawowej (widoczne są wtedy brodawki, kłykciny). Przy istniejącym zakażeniu HPV ryzyko rozwoju raka szyjki macicy dodatkowo zwiększają m. in. takie czynniki jak długoletnia (5-10 lat) antykoncepcja hormonalna, palenie tytoniu lub inne zakażenia przenoszone drogą płciową.
Diagnostyka infekcji HPV
Dzięki postępowi jaki dokonał się w ostatnich latach w biologii molekularnej możliwa jest bardzo precyzyjna diagnostyka infekcji HPV u ludzi. Jako uzupełnienie badań cytologicznych testy HPV nie tylko znacznie zwiększają skuteczność profilaktyki i wczesnego wykrywania zmian chorobowych szyjki macicy predysponujących do rozwoju raka, ale także pozwalają na określenie ryzyka rozwoju nowotworu i podjęcie bardziej celowanego postępowania diagnostyczno-terapeutycznego u poszczególnych pacjentek.
Przewaga stosowania testów HPV polega na ich bardzo dużej czułości, powtarzalności wyników i braku subiektywności występującej przy cytologii, kolposkopii czy histopatologii. Negatywny wynik testu HPV ma też większą wartość predykcyjną niż wynik cytologii i świadczy o braku ryzyka rozwoju zmian przednowotworowych szyjki macicy.
HPV cena | Kup test HPV online
| BADANIA | ZAMÓW |
|---|---|
| Wirus HPV – badanie dla kobiet | Kup online |
| Wirus HPV – badanie dla mężczyzn | Kup online |
| Wirus HPV test z jamy ustnej | Kup online |
Zalecenia do wykonywania testów HPV
Wykonanie testu HPV jest szczególnie zalecane w przypadku nieprawidłowego wyniku cytologii (ASCUS, LSIL) u kobiet po 30 r.ż. Wykrycie HPV wysokoonkogennego u takich pacjentek jest wskazaniem do wykonania kolposkopii lub pobrania wycinka do oceny histopatologicznej, gdyż jest to grupa kobiet z podwyższonym ryzykiem zachorowania na raka szyjki macicy.
Zaleca się także wykonywanie testów HPV w grupie pacjentek, które były leczone z powodu zmian dysplastycznych CIN lub miały w wywiadzie nieprawidłowe cytologie i ujemny wynik badania kolposkopowego/biopsji celowanej – w celu przewidzenia u nich regresji lub nawrotu choroby.
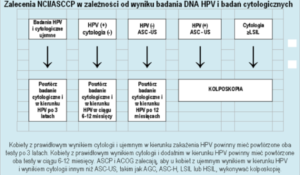
Zalecenia postępowania w zależności od wyniku badania cytologii i testu HPV
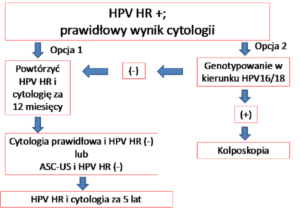
Postępowanie w przypadku prawidłowego wyniku cytologii i dodatniego testu HPV HR
Zastosowanie testu mRNA HPV
Test pozwala na diagnostykę infekcji przetrwałych i wskazuje na zwiększone ryzyko rozwoju zmian nowotworowych dzięki możliwości wykrywania aktywności onkogenów E6/E7 wirusa HPV. Badanie mRNA mogłoby służyć jako test selekcyjny dla pacjentek z wynikiem cytologicznym ASCUS/LSIL, które miałyby dodatni wynik testu na obecność mRNA, przed skierowaniem ich na badanie kolposkopowe bądź biopsję. Test HPV mRNA cechuje się najwyższą wartością diagnostyczną i prognostyczną w wykrywaniu stanów chorobowych predysponujących do rozwoju raka szyjki macicy niezależnie od wieku pacjentki.
Rak szyjki macicy
Rak szyjki macicy jest problemem ogólnoświatowym, na co wskazują dane epidemiologiczne. W 2008 roku odnotowano na całym świecie ponad 530 000 nowych zachorowań na ten nowotwór, a 275 000 kobiet zmarło. W Polsce na raka szyjki macicy rocznie zapada około 3200 kobiet, z czego prawie połowa (1800 osób) umiera (dane z 2009 r z KRS).
Rak szyjki macicy jest jednym z niewielu nowotworów, który można całkowicie wyeliminować dzięki profilaktyce zarówno pierwotnej jak i wtórnej. Aktualnie profilaktyka pierwotna polega na zastosowaniu szczepionki zapobiegającej zakażeniu HPV. Do profilaktyki wtórnej należy zaś zapobieganie rozwojowi raka przez jego wczesne wykrycie, czyli cytologiczne badania przesiewowe. Profilaktyka trzeciorzędowa to prawidłowa diagnostyka i leczenie, więc można tu zaliczyć testy wykrywające obecność wirusa HPV.
Zapobieganie zakażeniom HPV
Dostępnych jest kilka sposobów pozwalających na zmniejszenie ryzyka zakażenia wirusem HPV:
Szczepienia profilaktyczne dziewcząt przed rozpoczęciem przez nie współżycia seksualnego. Zalecenia PTG są następujące: należy szczepić dziewczynki w wieku 11-12 lat oraz starsze do 18 roku życia, które wcześniej nie zostały zaszczepione lub u których należy dokończyć rozpoczętą serię szczepień. Szczepienia przeprowadzane są w 3 dawkach, co jest istotne dla osiągnięcia pełnej ochrony.
Trzeba pamiętać, że każda kobieta przed rozpoczęciem szczepienia powinna wykonać badanie cytologiczne, aby wykluczyć obecność istniejących zmian CIN lub raka szyjki macicy!
Szczepionki nie chronią przed wszystkimi typami HPV dlatego niezbędna jest dalsza, rutynowa kontrola cytologiczna.
Stosowanie prezerwatyw znacząco zmniejsza (o około 60%), ale nie eliminuje, ryzyko zakażenia HPV i rozwoju CIN/raka szyjki macicy.
Ograniczenie ryzykownych zachowań seksualnych, ograniczenie liczby parterów seksualnych i opóźnienie wieku inicjacji seksualnej.
Brak infekcji szyjki macicy i innych stanów zapalnych wywołanych przez zakażenia przenoszone drogą płciową (w szczególności zakażenia Chlamydia trachomatis i wirusem HSV).
Świadomość zachowań, które osłabiają odporność organizmu a jednocześnie są czynnikami ryzyka rozwoju zakażeń HPV jak i raka, tj. palenie tytoniu, antykoncepcja hormonalna, nieodpowiednia dieta i mało aktywny tryb życia.
Zmiany przednowotworowe na ogół nie powodują żadnych charakterystycznych dolegliwości, które byłyby powodem zgłoszenia się do ginekologa. Dlatego też regularna kontrola cytologiczna a także wykonanie testu HPV są niezbędne do odpowiednio wczesnego wykrycia nieprawidłowości szyjki macicy i zapobiegania ich rozwojowi w kierunku raka.
Literatura:
- Clifford GM, Smith JS, Plummer M, Munoz N, Franceschi S: Human papillomavirus types in invasive cervical cancer worldwide: a meta-analysis. Br J Cancer 2003;88:63 – 73
- Munoz N, Bosch FX, de Sanjose S, Herrero R, Castellsague X, Shah KV, Snijders PJF, and Meije CJLM, for the International Agency for Research on Cancer: Multicenter Cervical Cancer Study Group: N Engl J Med 2003;348:518-27
- Stanley M. Gynecol Oncol. 2010 May;117(2 Suppl):S5-10
- Nowakowski A. i wsp.; 27th International Papillomavirus Conference and Clinical Workshop, Berlin 2011
- Saslow D. i wsp. Am J Clin Pathol. 2012 Apr;137(4):516-42
- Sikorski M. „Zakażenia HPV – współczesne poglądy i praktyka”, wyd. med. Termedia, Poznań 2008
- https://www.nhs.uk/conditions/human-papilloma-virus-hpv/
