Artykuł autorstwa:
Zespół Synevo
Półpasiec to choroba wywoływana przez zakażenie wirusem ospy wietrznej – varicella zoster (VZV). W praktyce oznacza to, że na zachorowanie narażona jest każda osoba, która wcześniej przechodziła wspomnianą ospę wietrzną. W jaki sposób ten sam wirus wywołuje różne schorzenia? Czy można zarazić się półpaścem od innej osoby? Jak przebiega leczenie?
Przyczyną półpaśca jest zakażenie wirusem VZV, wywołującym ospę wietrzną. Zapadają na niego osoby, które w przeszłości chorowały na ospę, a jednocześnie wirus pozostał w ich organizmie w formie „uśpionej” (latentnej), w strukturach zwojów nerwowych. Taki stan rzeczy może utrzymywać się przez wiele lat, by w sprzyjających warunkach wirus znów się uaktywnił – tym razem zajmując zwykle nerwy międzyżebrowe i wywołując charakterystyczne objawy skórne (o których więcej poniżej).
Czy można zarazić się półpaścem? Odpowiedź na to pytanie nie jest jednoznaczna. Przede wszystkim zakażenie może nastąpić po bezpośrednim kontakcie z wydzieliną znajdującą się w pęcherzach wytworzonych na skórze. Chory nie zakaża jednak półpaścem, ale wirusem ospy – i może na tę ospę zachorować. Tak, jak zostało to wspomniane powyżej – na półpasiec zapadają jedynie osoby, w których organizmie wirus VZV pozostaje w stanie uśpionym. Co istotne, czynnikiem ryzyka „aktywacji” wirusa jest stan obniżonej odporności (na przykład w antybiotykoterapii, przy przyjmowaniu leków immunosupresyjnych, u kobiet w ciąży), a także wiek – im pacjent jest starszy, tym ryzyko zachorowania na półpasiec wzrasta (najwyższe jest u osób po 50 roku życia).
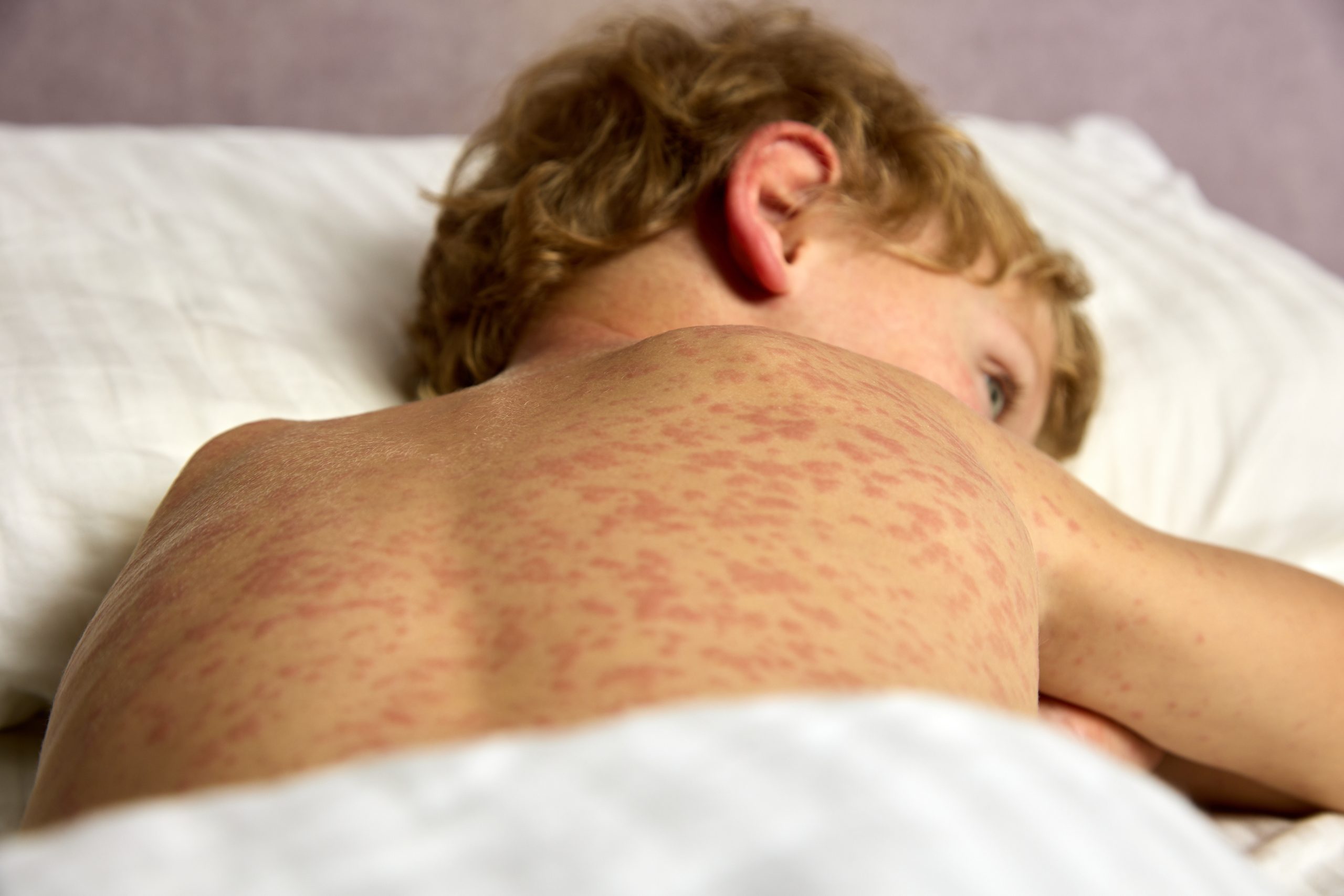
Najbardziej charakterystycznym objawem półpaśca są zmiany skórne. U pacjenta pojawia się specyficzna wysypka w postaci pęcherzyków wypełnionych płynem surowiczym, umiejscowionych po jednej stronie ciała, w dolnej części pleców (jeśli zmiany pojawiają się na całym ciele, wówczas mówimy o półpaścu rozsianym). Po około tygodniu pęcherzyki zaczynają wysychać, łuszczą się (mogą wytworzyć się strupy) i odpadają od ciała. Pozostałe objawy półpaśca to:
W przypadku zaobserwowania zmian skórnych na twarzy – w okolicy oczu – diagnozuje się oczną postać półpaśca, a pęcherzyki wokół ucha świadczą o rozwoju półpaśca usznego. Wyróżnia się jeszcze półpasiec zgorzelinowy (powiązany z owrzodzeniem zmian na skórze) oraz półpasiec krwotoczny (gdy obserwuje się na skórze wylewy krwi).
Diagnostyka półpaśca zwykle przeprowadzana jest na podstawie wywiadu z pacjentem oraz z uwzględnieniem badania przedmiotowego w gabinecie lekarza pierwszego kontaktu. Jeśli specjalista ma wątpliwości co do rozpoznania, może zlecić danej osobie badania krwi na obecność aktywnych przeciwciał przeciwko wirusowi ospy wietrznej (przeciwciała w klasie IgM), świadczących o „świeżym” zakażeniu.
Leczenie półpaśca odbywa się w większości przypadków w warunkach domowych. Pacjentowi podaje się leki przeciwgorączkowe i przeciwbólowe, które nieco łagodzą objawy i pozwalają na bardziej efektywną regenerację organizmu. Oprócz tego zalecane jest stosowanie preparatów łagodzących świąd i podrażnienie skóry. Mogą to być produkty w sprayu, płyny dodawane do kąpieli czy maści lub kremy. Przy ich aplikacji należy jednak pamiętać o tym, by nie naruszyć pęcherzyków wypełnionych płynem. W przypadku bardzo nasilonego świądu, lekarz może przepisać preparaty miejscowe o działaniu antyhistaminowym.
W cięższym przebiegu choroby (na przykład u seniorów czy u osób cierpiących na niedobory odporności) stosuje się leki przeciwwirusowe (acyklowir i inne). Łagodzą one objawy, a oprócz tego zapobiegają rozprzestrzenianiu się wirusa w organizmie. Tego typu terapia musi być także stosowana w groźniejszych odmianach półpaśca – ocznej, usznej, rozsianej czy zgorzelinowej.
Do najczęstszych powikłań półpaśca należy neuralgia popółpaścowa – czyli ból o charakterze przewlekłym, występujący tam, gdzie wcześniej lokalizowały się zmiany skórne. Ryzyko neuralgii jako następstwa półpaśca wzrasta wraz z wiekiem – cierpi na nią ponad 10% pacjentów po 60 roku życia. Inne powikłania są ściśle powiązane z uszkodzeniem nerwów w okolicy oka lub ucha (przy odmianie ocznej i usznej choroby), a także z nadkażeniami bakteryjnymi skóry (w postaci zgorzelinowej).
Źródła:

Synevo jest jednym z wiodących dostawców usług diagnostyki laboratoryjnej w Polsce, oferującym ponad 2 tysiące rutynowych i zaawansowanych badań.
2024 © Synevo. Wszystkie prawa zastrzeżone.